リハビリテーション(=理学療法)とは、障害やけがの起こってしまった身体に対し、その機能を回復させるためにさまざまなアプローチをするための診療科です。
温熱治療、牽引治療、低周波治療、干渉波治療などの物理療法と、マッサージやストレッチ、筋力訓練、体操などの運動療法を、理学療法士が中心になり機能回復に向けてサポートします。
運動療法は、物理療法のほかに単位制となっており、運動療法に関して、当院では予約制をとっております。

人の体は、非常に多くの関節からできており、それらが連動して一つの動作をしています。
従って、何処かが痛いという症状があった時その部分の問題だけで解決する訳ではありません。
当院では、スポーツをする人もしない人も、子供から高齢者まで、それぞれの状態に応じて、予防も考えての体づくりを目標としています。
動作をする時、何処かの動きが悪いと、別の部でそれを補うように動きます。その補い方が無理のない範囲であればよいですが、能力を超えた補い方になると、負担になり、故障してきます。これは、スポーツでも、日常生活でも要求レベルの違いはあっても、基本的には同じです。
例えば、五十肩のリハビリを考えます。
肩関節は、胸郭に肩甲骨が乗っかて(肩甲胸郭関節)、肩甲骨に腕の骨が繋がっていて(肩甲上腕関節)これらが一定のリズムで動いています。
このリズムが崩れると無理がかかった部分で炎症がおこり痛みが出現し、そのうち関節が硬くなるのが五十肩です。
このリハビリを考える時、肩甲胸郭、肩甲上腕それぞれの関節の動きを改善することがまず重要ですが、もともと、肩関節の動きのリズムが崩れる原因がある訳で、これを放置すればまた炎症がおこり病態が繰り返される可能性があります。胸郭と同時に、頸椎とも筋肉で繋がっています。胸郭は胸椎から出た肋骨で作られています。
頸椎から胸椎・胸郭の動きがまず最も肩の動きに関係しますが、胸郭・胸椎の動きは、腰椎・骨盤・股関節の動きに影響を受け、さらに腰椎・骨盤・股関節も、膝関節、足関節、立ち方の重心、姿勢などからも影響を受けます。
従って、肩だけを診て考えるのではなく、ほとんど全身を診て考えていく形となります。
実際、足関節の安定をよくするようにして、肩こりや、肩関節の動きがよくなる事もあります。
投球障害における故障もよいフォームを考える時、足や股関節下半身から考えていきます。
理学療法士が、このような考えのもとに全身的に診ながら治療を考え、進めていきます。
これは、スポーツをしている人の故障も、日常生活動作における痛みも、若者も、中年も高齢者も皆、それぞれの状態、体に合わせて、診て、考え、治療していきます。


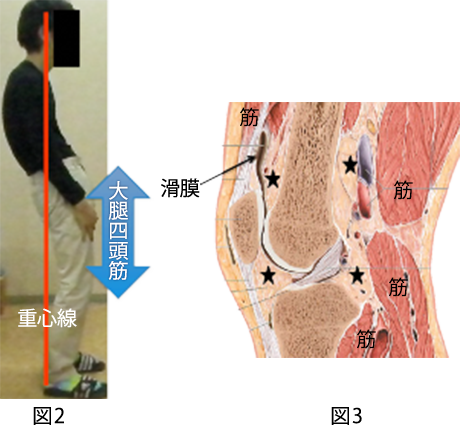
人は歳を重ねるごとにカラダの可動性は狭くなり、筋力は低下していきます。その結果、バランスの良い姿勢から崩れていくと、筋骨格系に力学的なストレスが蓄積し、徐々に筋の疲労性疼痛や関節痛、神経痛が生じやすくなります。レントゲン写真では、軟骨や椎間板の変性、骨棘の形成などの変性所見が観察されます(図1)が、必ずしも現在の疼痛に結びつくものではありません(ただし、今までの生活の中で、その関節(頸椎・腰椎・膝など)に負担が加わっていたことは事実です)。日常生活での些細な仕草(動きのくせ)や、普段の姿勢の積み重ねが、症状に影響を及ぼしている事があります(図2)。これは、若年層の方にもあてはまります。当院では、バランスの良い姿勢から崩れている原因を可能な限り見つけていき、バランスの良い姿勢に近づけていくための体操を実施し指導していきます。
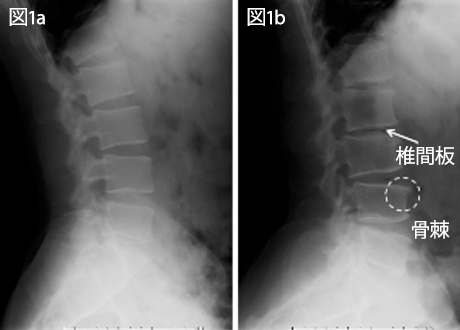
図1a は、正常な腰椎。図1b は、椎間板の変性や骨棘の形成が進んだ腰椎。
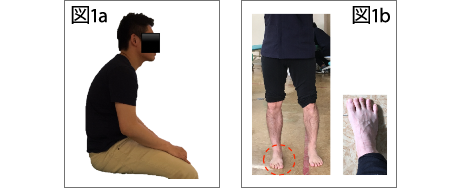
図2a は、頭位前方、円背を呈した不良姿勢。図2b は、右足のみ小趾側荷重になった足部。いずれも、他の部位に症状を誘発させる要因になりえます。
組織損傷(捻挫・骨折や手術など)による炎症が生じると、治癒過程の中で程度の差はあるものの、拘縮(組織間の癒着や組織の短縮)が生じます。拘縮により関節の可動性が制限されると、筋力の改善も乏しくなり、安定した関節運動が行いにくくなります。関節には、「支える」「動く」「無痛」3つの機能が必要ですが、拘縮があるとこれらが難しくなります。組織損傷の程度と固定期間により拘縮の状況は変化しますが、筋や靭帯・関節包などの伸び縮みする機能が低下するだけでなく、組織間結合組織(筋膜と骨膜や皮膚と筋膜など)や関節近傍の脂肪体(図3)などの伸張性・柔軟性なども低下している事があります。当院では、丁寧な理学所見を抽出する事や、超音波画像診断装置を用いて局所動態を観察し、可動域制限や疼痛の原因を究明し、運動療法を展開しています。
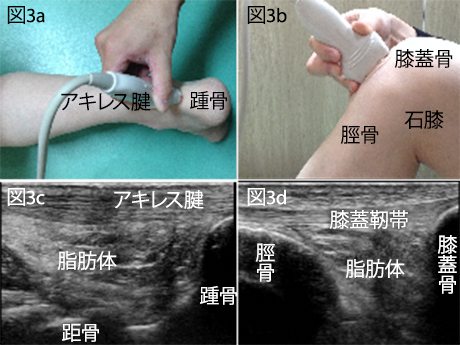
図3は、健常成人の関節近傍に存在する脂肪体を超音波画像診断装置(エコー)により描出しています。関節周囲に炎症が生じると、脂肪体の拘縮が生じやすくなり、可動域制限や疼痛、または筋力低下につながります。
現代は坐位となる時間は長く、猫背となり、頭は前方へと突き出るような不良姿勢が多く見られます。この姿勢では、頭が前方へと落ちないように、首や肩甲骨後方のの筋肉が過緊張し続けることになります。(図1)そのため、筋肉の血流が悪くなり、痛みが出てきます。このような姿勢になってしまう原因は土台となる、体幹、胸椎、股関節などの機能の低下も考えられます。また、高齢者では頚椎の変性が加わり、前弯の頂点が上 方へと移動しています。これにより、上位や中位の頚椎の可動性が低下し下位頚椎が過剰に動き、頸部痛や上肢の痺れが出現してしまいます。図レントゲンは首を反らした時のレントゲンですが、中位頚椎がほとんど動いていないことがわかります。(図2)この場合、下位頚椎が過剰に動いてしまい、疼痛の原因になりやすくなります。このように局所的に力学的ストレスが加わらないよう、体幹、胸椎、股関節などが機能的に働くことが重要になってきます。
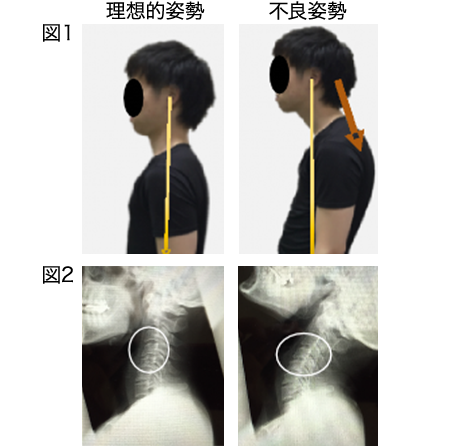
図1 理想的姿勢と不良姿勢
黄色矢印:頭部の重心
オレンジ矢印:頚部後方筋群の過緊張
図2 レントゲン画像
中位頚椎の動きが少なく、下位頚椎が過剰に動いてしまう。
頚椎に力学的ストレスが加わり続けたり、交通事故や寝違いによる外傷により組織損傷が生じると炎症が発生し、その後に拘縮が生じます。頸部の筋は層構造となっており、運動に伴いそれぞれの層が動きます(図3)。拘縮が生じることにより、層の滑走性が低下し疼痛や、可動域制限につながります。頸部疾患では力学的ストレスの軽減を図るとともに、拘縮の改善の除去を行い安定 した関節の再獲得が必要となります。
また、頚椎椎間板ヘルニア・頚椎症性神経根症などは、場合によっては手術が行われることもあります。受傷後や、手術後では炎症の程度も大きく、拘縮の程度も大きくなるため、筋の伸張性の改善や脂肪層と筋や筋間などの滑走性獲得が重要となり、安定した頚椎の獲得には重要な治療になります。
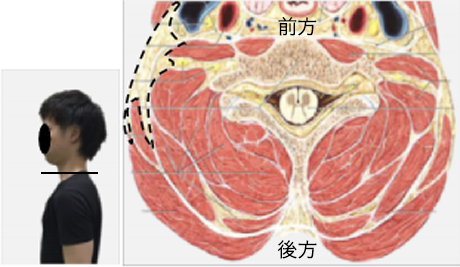
図3 頚部の水平断
点線は脂肪組織。★は頚部筋群。後方は何層にも重なっている。
腱板断裂を発生すると、疼痛が出現しやすくなります。そういった方は、不良姿勢が関与していることが多いです。不良姿勢になると肩甲骨が、外転・下方回旋を呈しやすくなり、肩甲骨の関節面が下に向いてしまいます(図1)。そうなると、肩甲上腕関節の安定性を担う腱板(図2)と言われる肩深層筋群への緊張が増大します。腱板断裂では、損傷している筋そのものに無理な負荷がかかるため、肩関節の運動時に疼痛が出現しやすくなります。また、肩関節周囲炎においても不良姿が疼痛の出現や、可動域制限に繋がります。そのため、肩関節疾患のリハビリテーションでは不良姿勢の改善とともに肩甲骨の動きやすさを求めることが重要になってきます。
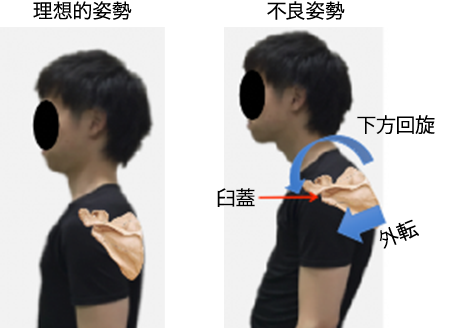
図1 不良姿勢になると肩甲骨の臼蓋が下方を向来やすくなる。
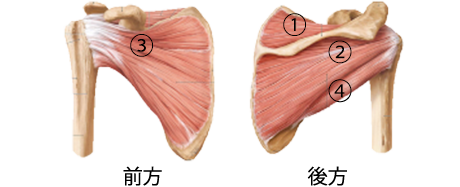
図2 腱板筋群の図。腱板筋は①棘上筋。②棘下筋。③肩甲下筋。④小円筋と4つ存在する。特に、①②③が損傷しやすく、肩甲骨の臼蓋が下を向いていると、過緊張を呈しやすく疼痛につながりやすい。
肩関節は、臼蓋に対し骨頭が大きいため骨性には不安定です。なので、臼蓋及び骨頭の周囲を関節包や靭帯、腱板筋群により支えることで安定した肩関節肩関節を形成しています。しかし肩関節で炎症が生じると、周囲の腱板筋群などの筋や関節包に拘縮が形成されます。本来安定化に働く腱板筋自体に拘縮が生じると、肩関節は、安定した関節の軌道を得られにくくなり、著明な可動域制限を生流こともあります。肩関節疾患のリハビリテーションでは、不良姿勢や肩甲骨に対する治療だけでなく、骨頭や臼蓋周囲に生じた拘縮を改善させていくことも重要な柱になってきます。
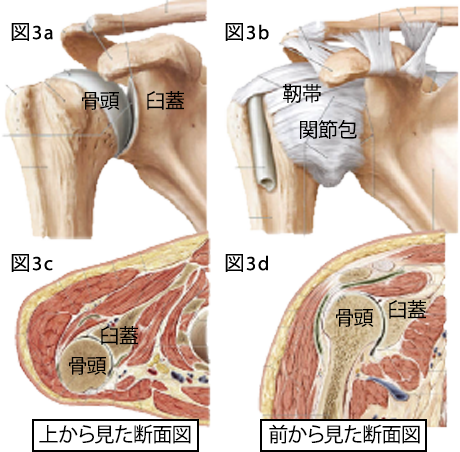
図3は肩関節周囲を表した図である。a:臼蓋より大きい骨頭。b:臼蓋と骨頭周囲を取り囲む関節包と靭帯。cd:骨頭と臼蓋を取り囲む筋。
腰椎では頚椎と同様、不良姿勢が大きく影響します。頭部が前方へと突き出るような不良姿勢での長時間の座位(図1)では、脊柱は後弯位となります。特に胸椎は、後弯が著明になるため、立位においては上位腰椎の前弯がなくなり、下位腰椎が過前弯になるケースが多くなります。このアライメント(図2)が多くの腰椎疾患患者に見受けられ、またその多くが腰痛を抱えています。このような姿勢の症例に対しては、胸郭の柔軟性改善と股関節屈曲筋群の柔軟性改善が必要になってきます。胸郭の柔軟性が改善することで、胸椎の後弯の予防につながります。また、股関節屈曲筋群の柔軟性を獲得することで、骨盤帯の前傾を是正させ、下位腰椎の過前弯を防ぎます。
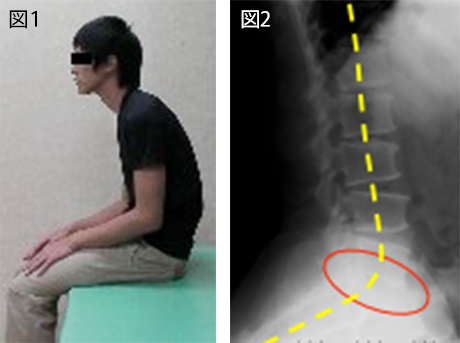
図1 頭部が前方へと突き出るような不良姿勢。この姿勢が長時間続くと胸椎後弯が著明になりやすい。
図2 第5腰椎と仙椎の間で急激に前弯する下位腰椎(赤丸)
腰椎の後方及び前方、側方には多くの筋が層構造をなしています。またこれらの筋は筋膜という膜構造の組織に連結し、それぞれの筋を筋膜が繋いでおり、これらが腰椎をサポートしています(図3)。安定した腰椎として働くためには、これらの筋それぞれが、独立して働くことが必要となります。隣り合っている筋の間に存在する筋膜と筋の滑走性が悪いと、独立して筋収縮することができず、安定は得られにくくなります。また、腰椎の近傍には、後方に腰部多裂筋、側方に大腰筋が存在します。これらの筋は、腰椎に一番近くに存在し安定性に大きく関わります。安定した腰椎の再獲得のためには、腰部周辺の筋と筋膜との滑走性を改善させていくことと、腰部多裂筋と大腰筋の筋収縮能力を高めることが重要です。
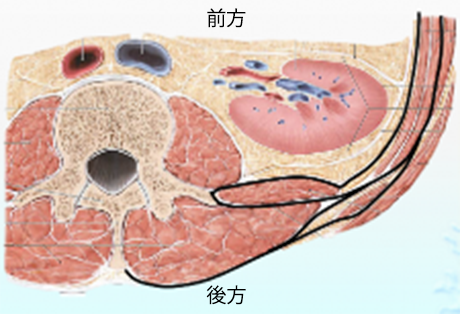
図3 図は第3腰椎レベルの水平断。腰椎の後方や前方、側方には多くの筋が存在し、それらを筋膜(黒線)が繋いでいる。
変形性股関節症は、臼蓋形成不全に起因して発症する例が大半です。本来、股関節はイラストのように構造上、前方が不安定となっています(図1a)。よって、臼蓋整形不全のように、先天的な形態異常が存在 するとより股関節が不安定となってしまい負担が増大してしまいます。また、股関節には骨盤・脊柱の動きや体幹筋の機能が密接に関係しています。そのため、骨盤や脊柱の動きに制限があると股関節に負担が集中してしまうので、股関節の機能改善のみではなく、骨盤・脊柱の可動性や体幹機能の改善も重要になってきます。
次に、サッカー選手などに多い鼠径部痛症候群について説明します。主にキック動作の繰り返しにより鼠径部に痛みが生じます(図2)。股関節周囲筋の柔軟性低下が原因となるケースもありますが、キック動作は全身運動ですので(図3)、脊柱の動きや体幹の機能も非常に重要です。そのため、この疾患においても、脊柱の可動性や体幹機能の改善が重要になります。
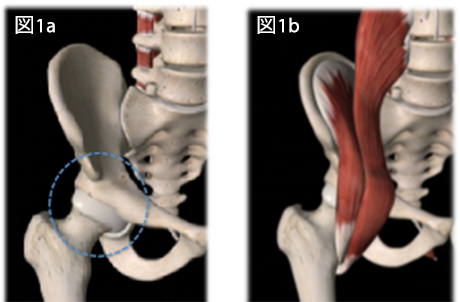
図1a は右股関節を前方から見たイラスト。股関節前方は構造上不安定になっている。
図1b は股関節前方を走行する腸腰筋を示したイラスト。Essential Anatomy5 より引用
前述したように、股関節は構造上、前方が不安定となっています。そのため、股関節を安定させるためには、股関節の前方を走行する腸腰筋の機能が非常に重要となってきます(図1b)。また、変形性股関節症や鼠径部痛症候群のように、股関節周囲組織に負担が集中し、炎症が生じてしまうと、その後に拘縮が生じます。このような病態に対しては、詳細な評価やエコーなどを用いて、硬くなってしまった組織を同定し、柔軟性の改善を図ります。

図2a は鼠径部の痛みの部位を示したイラスト。
図2b はサッカーのキック動作を示したイラスト。キック動作は全身運動である。上肢・体幹の動きと連動して下肢をスウィングする。
図2は公益社団法人 日本整形外科学会HP より引用
変形性膝関節症の模式図とX 線画像(図1a)です。例えば、変形性膝関節症ではO 脚変形を呈していく事が多く、歩行時に膝関節内側には圧迫する力とずれる力が集積し(図1b)、やがて関節内組織(軟骨・半月板など)の微細損傷が発生し変性します。関節内組織の変性が進行すると支える力が低下します。支える力が低下した状態で大きな外力が加わると、膝関節周囲に炎症が生じます。隣接する足部、股関節・体幹の機能の改善により、膝の内側への力学的ストレスを軽減させ、これ以上の組織変性を予防していきます。隣接関節の機能改善や姿勢の改善などが重要になってきます。
また、成長期の疾患であるオスグッドシュラッター病(図2)の症例では、不良姿勢を呈していることが多々あります。脛骨に付着する大腿四頭筋に過剰な牽引ストレスが加わっている事が、症状の慢性化につながっている事が多いため、この疾患でも隣接関節の機能改善や姿勢の改善などが重要になってきます。
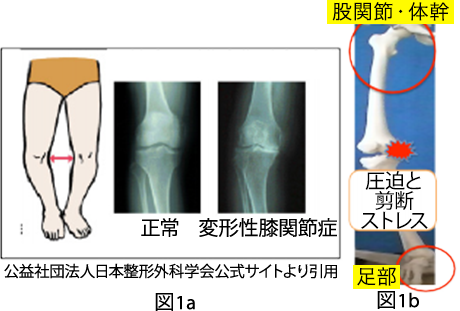
図3 は膝関節周囲を縦断した図です。関節に力学的ストレスが加わり続けると組織損傷による炎症が発生し、その後に拘縮が生じます。拘縮は癒着と短縮(軟部組織の長さが短くなる)に分けられ、多くは混在し可動域制限や筋力低下につながり、日常生活に支障を来します。変形性膝関節症や膝内障(関節組織の損傷)では力学的ストレスの軽減を図るとともに、拘縮の除去を行い、安定した関節の再獲得が必要となります。また、靭帯損傷や半月板損傷などは、場合によっては手術が行われることもあります。受傷後や、手術後では炎症の程度も大きく、拘縮の程度も大きくなるため、筋の伸張性の改善や脂肪層と筋や筋間などの滑走性獲得が重要となり、安定した膝関節の獲得には重要な治療になります。
プロメテウス解剖学アトラス解剖学
総論/運動器系 第2 版引用
※図3の★は脂肪組織を示す
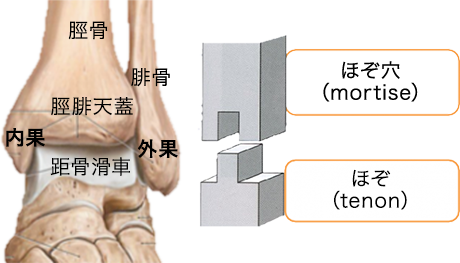
足関節の上部を構成している外果・脛腓天蓋・内果と、下部を構成しているのが距骨滑車は、ほぞ穴(mortise)にほぞ(tenon)がはまり込むような関係性で成り立っています。
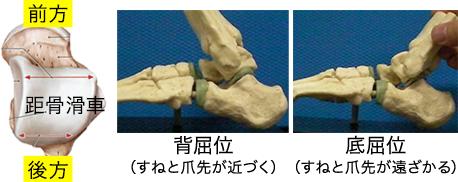
距骨滑車は前方が広く、後方が狭い構造になっています。背屈位だと距骨が脛腓天蓋にしっかりはまり込み、底屈位だと遊びが生じます。
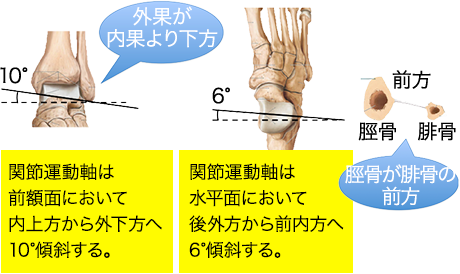
以上より外果・脛腓天蓋・内果及び、距骨の構造の特徴により運動軸が規定される。
外側側副靱帯は、前距腓靭帯・踵腓靭帯・後距腓靭帯と呼ばれる靭帯に分けられます。
内側側副靱帯は三角靭帯と呼ばれる強靭な靭帯です。
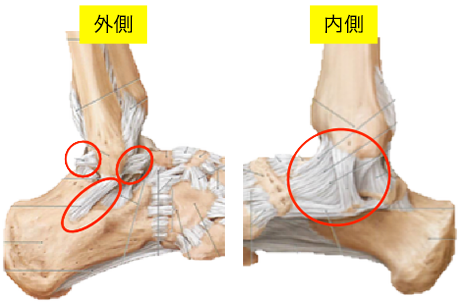
これらの原因で内反捻挫になりやすく前距腓靭帯や踵腓靭帯が損傷します。
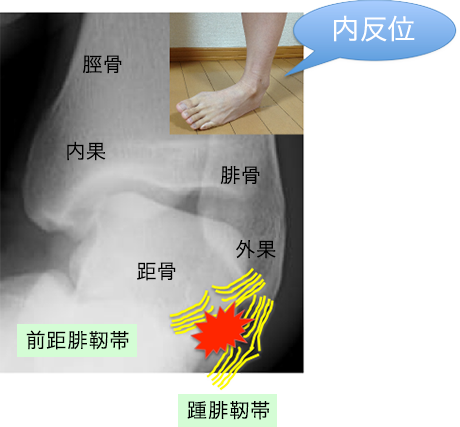
捻挫などの外傷後は、関節周囲に腫脹生じます。腫脹発生4週間前後からは、今度は硬くなり、拘縮が生じます。しかし外側の靭帯は損傷しているので不安定性が生じます。
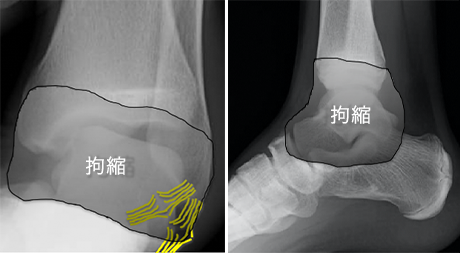
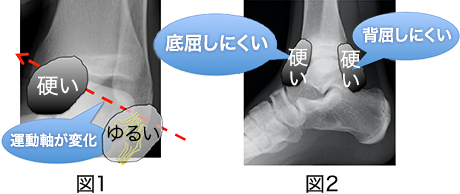
内側の拘縮・外側の不安定性により運動軸が傾くため、正常な運動軌跡でなくなり、疼痛が生じやすくなります。(図1)
前方・および後方の拘縮により、可動域制限が生じます。歩行時には、前足部や膝関節などに負担が生じやすくなります。(図2)
初期の理学療法は腫脹を軽減させるために弾性包帯で圧迫し、足趾の可動域練習を行う事で拘縮を予防していきます。その後に、生じた拘縮に対しては筋収縮運動やストレッチング徒手によるモビリゼーションなどにより除去していきます。
(写真は一例です)
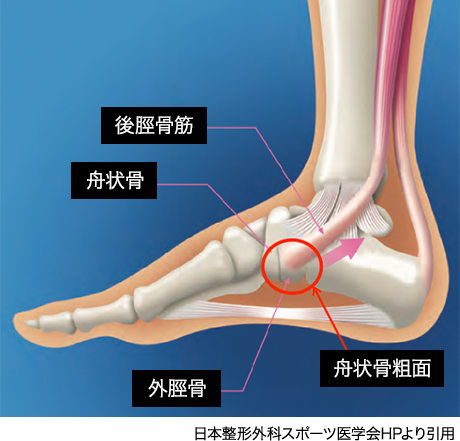
内側縦アーチは、踵骨・距骨・舟状骨・楔状骨・および内側3つの中足骨により成り立ちます。
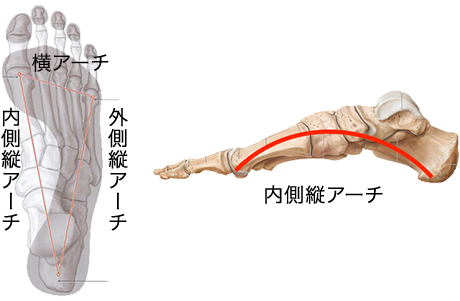
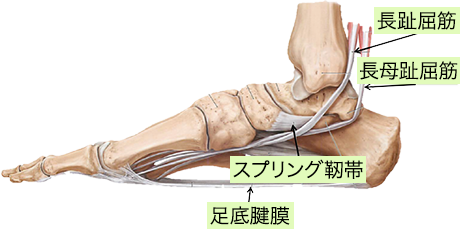
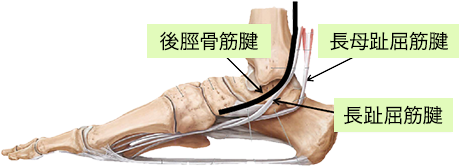
内側縦アーチの静的支持機構として、足底腱膜、スプリング靭帯に加え後脛骨筋・長母趾屈筋などの足部外在筋腱により支持されている。
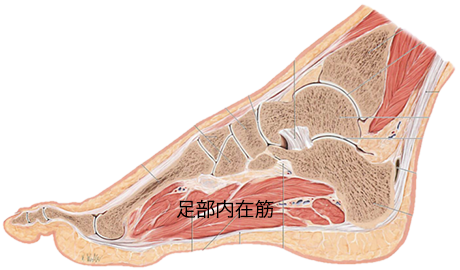
また足底腱膜に付着する足部内在筋により動的に支持される。したがって足部外在筋と足部内在筋は内側縦アーチを支持する上で重要な要素である。
外脛骨は後脛骨筋腱が付着する舟状骨の内側後方に見られる。また外反扁平足を合併することが多い。
後脛骨筋が付着する外脛骨は舟状骨粗面とも呼ばれ、ひどい時は歩行時痛を認める。また同部に圧痛を認める。
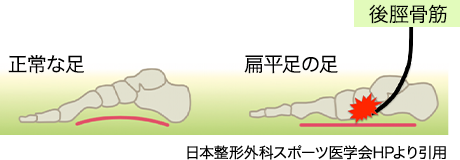
骨性支持機能の破綻、動的支持機能の低下により後脛骨筋の緊張が高まる。内側アーチを保持しようとする後脛骨筋の作用が外脛骨への牽引ストレスへとつながる。
治療は足底挿板療法と運動療法を併用することが多い
後脛骨筋以外の足部外在筋の機能改善を行い、後脛骨筋腱にかかるストレスを軽減させる。
足部内在筋の機能低下が一要因となることがあるため、その強化を行い、足底から内側縦アーチをサポートすることで後脛骨筋腱にかかるストレスを軽減させる。
